|
注:本文发表于2013年5月22日和29日
我们在ALS的干细胞研究中看到了什么希望?
干细胞拥有两个非常重要的特性:可以随时间自我复制(自我-更新),有能力替代身体中丢失或损伤的细胞。那么,如何使用干细胞来研究和治疗ALS?两个方面:建模(使用模型表现人类疾病以研究病理机制,进行药物开发)和疗法。
最近相关知识的飞跃性发展极大地提升了我们使用人类干细胞进行研究的能力。
使用人类干细胞协助破译疾病机制并进行药物发现的技术现在已经被开发,有希望导向成功的疗法。另外,干细胞本身作为疗法也已经获得了巨大的推动力,一些最近获得FDA批准的临床试验正在美国和世界其他国家进行——以后肯定会有更多。
但是,干细胞有许多不同的类型(就像药物有不同的类型一样)——其中一些要比其他的强大。因此,在解释涉及干细胞突破和疗法的新闻甚至科学论文时,需要谨慎。
使用干细胞建立疾病模型和药物发现
建立人类疾病模型主要有两种策略,一种是使用转基因动物模型,另一种是培养细胞系进行体外研究。
虽然生成动物模型富有挑战性,但还是可以提供一些重要的信息。突变SOD1转基因小鼠模型就是一个例子,对理解ALS的疾病过程贡献巨大。
不过,尽管有这种小鼠模型和其他的动物模型,我们依然没能找到可以阻断或显著延缓ALS发展的基于药物的有效疗法。为什么会这样,能不能简单地认为原因是:毕竟小鼠不是人类,这些模型无法完全概括人类疾病的基因问题、发生和功能?这是个经常被激烈争论而又悬而未决的问题。
另一个挑战涉及培育人类细胞以建立模型进行疾病研究。
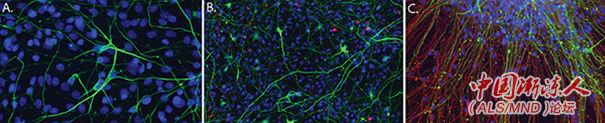
直到最近,使用的人类干细胞系还没有标准的生物学,也不同于ALS患者所丢失的运动神经元。1998年,Jamie Thomson从人类胚胎得到人类胚胎干细胞(embryonic stem,ES)之后,在培养皿中生成运动神经元第一次成为可能。使用这些模型的研究可以为我们持续提供ALS中运动神经元变性退化机制方面的关键信息,以识别可能的神经保护靶点。
2006年,成体细胞可以被重新编程而返回到干细胞样状态的发现永远改变了基于干细胞的研究。这种重新编程的最终产物被称为诱导多能干细胞(induced pluripotent stem cells,iPSc)。与使用ES细胞类似,研究人员可以利用iPS细胞在培养皿中产生某种疾病涉及的特定类型细胞——比如ALS中的运动神经元(如下图所示)。
那么,使用iPS细胞建立疾病模型如何改变研究?为何iPS细胞如此重要?
最初用于制造iPS细胞的是直接从患者身上分离的组织(典型的是皮肤样本),同时用正常人的类似细胞作为对照。
在iPS细胞问世之前,使用患者细胞一次次地在培养皿中持续“重现”疾病是不可能的,现在,这已成为可能!举个例子,我们在Svendsen实验室表明,脊髓性肌萎缩(SMA)患者产生的iPS细胞可以生成运动神经元,并且表明这些运动神经元比对照样本要小,数量也少得多。
我们希望,基于人类干细胞的分析研究能够极大地协助破译ALS中涉及运动神经元死亡的机制,从而导向快速的药物发现。
替换丢失的运动神经元将是(干细胞)治疗ALS的最终目的。不幸的是,在这种治疗变得可行之前,还需要克服一些主要的障碍——包括所移植运动神经元的存活问题,功能性连接的生成和长距离投射(从大脑到脊髓,或者脊髓到肌肉)。
因此,在目前情况下,移植能够为现有(残存)运动神经元提供支持并促进其生存的细胞,是更为现实的,这也是许多实验室中正在进行的工作的焦点。iPS细胞是一种新技术,因此目前还不适合作为人类细胞疗法。不过,还有很多其他类型的干细胞,比如专能干细胞(multipotent)、神经干细胞(neural stem cells,NSCs)和胶质限制前体细胞(glial restricted precursors,GRPs),都具备被用于移植疗法的潜力。
NSCs和GRPs有能力变成大脑中最丰富的细胞类型:星形胶质细胞。这些星状细胞在中枢神经系统中扮演许多重要的角色,是调节和支持适当神经功能的关键。许多研究现在表明,在ALS中,不仅仅是运动神经元被损害,包括星形胶质细胞在内的其他细胞,也常常处于病态和功能失调。不正常的星形胶质细胞不再为运动神经元功能提供适当的支持,甚至于反过来——加速运动神经元死亡!
2003年,ALS研究人员发表的一篇文章表明,不携带致病性突变的细胞(也就是健康细胞),可以防止患病运动神经元的变性退化,延长ALS动物模型的生存时间。这暗示,向患病的神经系统植入健康细胞具有治疗性潜力。
自这些初步研究之后,科学界使用NSCs和GRPs进行干细胞移植的能力被证明,在某些情况(病例)中,显示出疗法益处。不过,在Svendsen实验室,将健康细胞植入腰椎脊髓部,我们没有看到功能性益处和对运动神经元的保护。
迄今为止,在涉及将人类干细胞植入ALS动物模型脊髓的良好对照性研究中,已经破坏的运动神经元功能没有获得任何明显的改善。缺乏效果的可能原因如下:
1. 使用的动物模型存在极其严重的疾病特征; 2. 细胞数量(剂量)或移植部位的数量不充足,无法为已患病运动神经元提供充分保护,从而无法导向可观察的功能性疗效; 3. 人类细胞植入动物体内后,在完全发育成熟(拥有最大的治疗效果)之前,动物就已经到达疾病晚期;
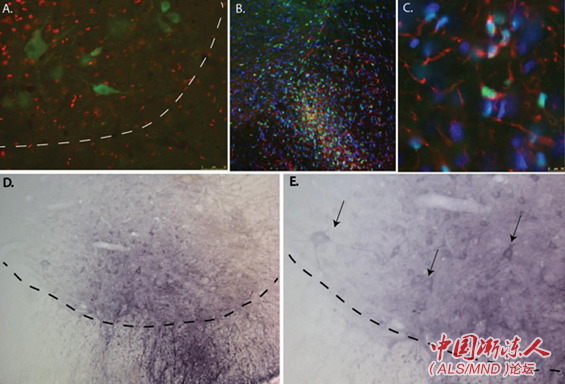
在这种方法中,我们结合干细胞和基因疗法,这两者都是非常强大的疗法策略。我们已经发表的几篇论文表明,在被植入ALS大鼠模型的神经系统后(如下图所示),这些细胞可以存活,同时保护脊髓中的运动神经元。
人类神经干细胞(NSCs)植入ALS动物模型脊髓。(A)植入的NSCs(红色)围绕在运动神经元(绿色)周围;(B和C)NSCs显示为绿色,巢蛋白,神经前体细胞的一个标志,显示为红色;(D)该细胞可以被设计为表达生长因子GDNF(显示为紫色);(E)移植后,可见NSCs产生的GDNF生长因子。
因此,我们正在为运动神经元提供健康细胞的一个来源,既可以支持他们的功能同时又能够产生GDNF。不过,虽然增加了运动神经元的存活,但细胞与肌肉的关联(依然)丢失,因此在我们的研究性治疗中,瘫痪没能得到改善。
在另一种不同的方法中,我们发现,将间充质干细胞(mesenchymal stem cells,MSCs) 植入ALS大鼠肌肉,对已经被破坏的运动神经元功能有微弱的改善。这种效果在植入的MSCs被设计为产生GDNF后得到加强,而且延长了ALS大鼠的生存时间。
尽管人类干细胞植入动物模型能否显著改善ALS症状还缺乏证据,但我们和其他许多研究人员相信:对于ALS,干细胞疗法在延缓运动神经元变性退化和增强运动神经元功能方面具有巨大的潜力。当然,这个假设必须在患者身上进行全面的测试。因此,基于对安全性的证明,以干细胞为核心的疗法虽然缓慢但肯定会走向临床。
第一个直接将人类神经干细胞植入脊髓(腰椎部)的临床试验开始于2010年,由Neuralstem公司进行,目前1期试验已经完成。试验表明,针对ALS患者植入神经干细胞的(手术)过程是安全可耐受的。有趣的是,15位患者中的1位似乎有显著的恢复。不过,参与试验的神经病学家们依然保持谨慎态度:需要给患者使用大剂量的免疫抑制剂以防止排异反应,这可能会对疾病进程产生副效应;也可能是这位患者存在误诊问题。评估任何干细胞试验的结果是否积极,必须要看大量患者的反应。
在其他的工作中,研究人员已经研究了造血干细胞和间充质干细胞治疗ALS的可能性(意大利的Mazzini试验就是个例子)。
另一个有些争议的将间充质干细胞植入ALS患者脑脊液的1/2期临床试验由BrainStorm细胞疗法公司( BrainStorm Cell Therapeutics Inc.)发起。这种方法背后的基本原理还不清楚,也没有发现细胞可以从脑脊液迁移到脊髓组织以到达濒临死亡的运动神经元。该公司在完成完整分析之前也提出了积极的结果——多少是基于单个患者的体验。这在干细胞领域是非常危险的,基于不完整的证据提出虚幻的希望和期望。不过,早期数据证明这种方法至少是安全的,进一步的工作是计划获得FDA的批准针对ALS患者进行2期临床试验。
使用干细胞作为ALS治疗工具的众多临床试验即将到来,我们很快就能够确定:对这种方法如此巨大的资金和热情投入,能否在许多领域带给我们对等的兴奋感(疗效)。
科学和技术正以惊人的速度向更好地建立疾病模型和开创性干细胞疗法试验的方向发展。毋庸置疑的是,全世界研究人员和临床医生持续不断和专注的努力,将会换来对ALS创新而有效的治疗手段。因此,ALS疗法的未来是乐观的。这是基于干细胞研究非常激动人心的时刻!
作者简介:
Cedars-Sinai医学中心再生医学研究所主任、Cedars-Sinai医学中心生物医药科学系教授、加州大学洛杉矶分校医学系住校教授、斯坦福大学神经外科系顾问教授。 Svendsen在剑桥和哈佛大学进行博士前研究。在获得剑桥大学神经科学博士学位之后,他继续在神经干细胞和神经退行性疾病方面进行开发研究,之后成为威斯康星大学解剖学和神经病学教授,并在那里共同创建了干细胞和再生医学中心。
Gowing是Cedars-Sinai医学中心再生医学研究所CliveSvendsen博士实验室的项目科学家。之前在拉瓦尔大学Jean-Pierre Julien博士的实验室学习,研究ALS小鼠模型中小神经胶质细胞的作用。她在Svendsen博士实验室的工作主要集中于在ALS动物模型中评估基于干细胞的疗法和其他疗法的潜力。
| 




 发表于 2016-1-1 02:52:35
发表于 2016-1-1 02:52:35



 发表于 2016-1-1 06:37:37
发表于 2016-1-1 06:37:37

 发表于 2016-1-1 11:45:50
发表于 2016-1-1 11:45:50


 楼主
楼主

